このページのポイント
- 頚椎症性神経根症は、加齢による椎間板や骨の変性で神経根が圧迫される疾患。
- 首や肩、腕の痛みやしびれ、筋力低下などの症状が現れる。
- 治療は薬物療法や神経ブロック、リハビリが基本で、重症例では手術を検討する。
今後、患者数の急増が見込まれる「頚椎症性神経根症」とは?
中年から高齢にかけて多く発症する頚椎の疾患で、首の痛みなどの症状を引き起こすものに「頚椎症性神経根症」というものがあります。
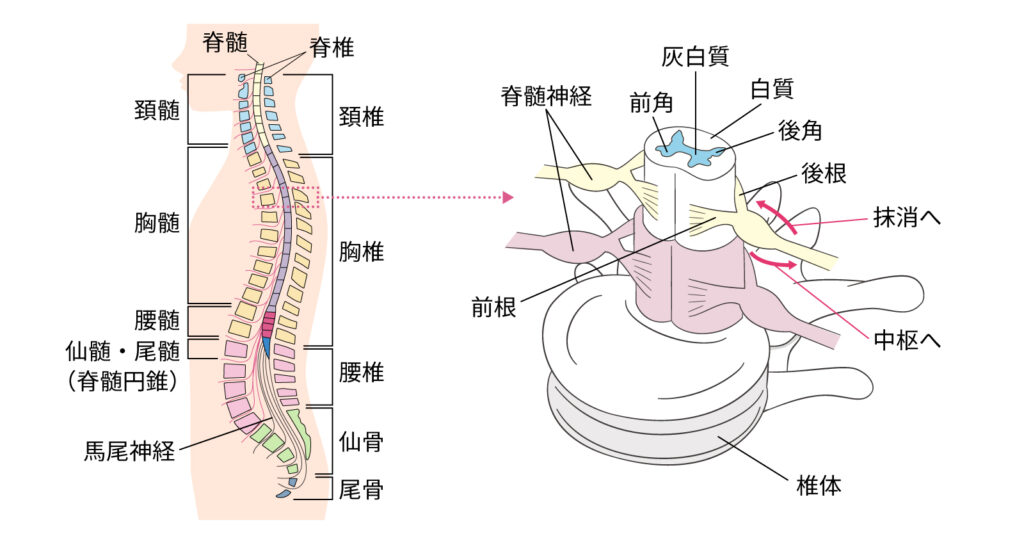
人体において背骨のことを脊椎といい、脊椎は椎骨と呼ばれる骨が連結して構成されています。
脊椎は首からお尻の部分まで連なっていますが、場所によって名称が異なり、首のあたりは頚椎、胸は胸椎、腰は腰椎と仙椎と呼ばれています。
そして、頚椎は7個、胸椎は12個、腰椎は5個の椎骨構成されていて、その下に仙骨と尾骨が続いています。
これらのうち「頚椎症」とは、頚椎の部分に起きる脊髄障害の総称で、主に加齢を原因として脊柱管の狭窄症が起こり、それによって脊髄が圧迫されることで発症します。
そのため今後、高齢化がますます進行する日本において、患者数が増えることが予測されています。
また、椎骨が連なってできたトンネル状の管のことを脊柱管といいますが、日本人はこの脊柱管が欧米人に比べて狭く、刺激を受けやすいことから、欧米と比較して頚椎症の有病者数が顕著に多いことも明らかになっています。 (*1)
頚椎症には、大きく分けて以下の2つがあります。
- 頚椎症性脊髄症
- 頚椎症性神経根症
両者の違いは、「どの部分の神経が障害を受けているか?」ということです。
頚椎症性脊髄症の場合は、文字通り、脊髄が障害を受けています。
脊髄は脊柱管の内部を走っており、脳から連続している中枢神経です。
中枢神経は大脳からスタートし、頚椎から第一腰椎(一つ目の腰椎)の高さまで続いていて、その下には末梢神経である馬尾神経が続いています。(*2)
一方、頚椎症性神経根症は、脊髄からわかれて上肢へ続いている「神経根」が圧迫されることで障害が起きる疾患です。
症状や出現範囲に違いがあり、一般的に頚椎症性神経根症の方が痛みが強烈なことが多いので脊髄症よりも重症と考えられやすい、という特徴があります。
しかし脊髄は脳からつながる太い神経であり、一旦傷ついたり、死んだりしてしまうと修復や再生が難しいと考えられていることから、脊髄症の方が早急な治療が必要なケースが少なくありません。
(*1) 千葉医学 87:87〜97,2011 [高齢者頚髄症の病態と治療]
(*2)一般社団法人 日本脊髄外科学会

脊髄は、中枢神経に分類される神経です。中枢神経とは、いわゆる脳と同じ神経組織であり、一般的に一度障害されると再生されず、後遺症として症状が残ります。例えば、脳梗塞とは、脳が虚血によって障害された病気であり、その症状は基本的には後遺症として一生残ります。そのため治療の遅れは、その分機能予後を悪くしている可能性があります。
なお中枢神経が再生しないという難題に対して、再生治療の研究が進んでいますが、保険診療における脊髄再生治療は未だ確立しておらず、これからの進捗が期待されます。
頚椎症性神経根症の症状
頚椎症性神経根症の症状は、突然発症する場合と、緩やかに発症する場合があります。
突然発症する場合は、激しい痛みが出現します。痛みは首、肩、腕、手にかけて急に現れることが多く、頚椎症性脊髄症の場合にはこのような痛みが出現しないため、両者を鑑別するのに重要なポイントとなります。(*3)
神経根は前根と後根という2対の神経線維で構成されており、前根からは運動神経が、後根からは感覚神経が出ています。(*4)
そのため、前根が障害を受ければ局所的に筋肉が緊張し、筋肉痛のような痛みが生じますし、一方、後根が障害を受ければ神経痛のごとく刺されているような痛みが出現します。(*3)
これらの痛みは安静にしてもなかなか治らず、咳をしたり、排便時にいきんだりなど、脊柱管の内部の圧力が上がるようなタイミングで増強するという特徴があります。
また首を動かしたときにも痛みが増し、特に首を後ろへそらしたり、病変側へ曲げたりしたときに痛みが強くなる傾向があります。
ただし痛みのレベルは人によって異なり、軽度のものから我慢できないほど辛いものまでさまざまあります。
また研究により、障害を受けている部位によって痛みが出現する場所が異なることもわかっており、たとえば、頚椎5番目と6番目では肩甲上部と上腕の外側に症状が出ることが多く、また、頚椎7番目では肩甲骨の間や肩甲骨のあたり、上肢の後ろ側が、頚椎8番目では肩甲骨の間や肩甲骨のあたり、上肢の内側に症状が出ることが多いとされています。
このように、肩甲骨の痛みであっても頚椎に原因があることも多いので、注意が必要です。
また、筋肉の反射(腱反射)の出現も障害を受けている部位によって異なり、頚椎5番目、6番目では上腕二頭筋腱反射、頚椎7番目では上腕三頭筋腱反射が低下したり、消失したりします。また、頚椎8番では上腕三頭筋腱反射が低下することがあります。
これらの違いは、神経根は場所によって支配している体の部位が異なることによって起こります。(*3)
そのほか、痛みに続いて以下の症状が出現することがあります。多くの場合、症状は片側に出現するという特徴があります。
- 腕や手にしびれがある
- 手に力が入りにくい
- 腕や手の感覚が鈍い
- 痛い方の手を後頭部に持っていくと楽になる
- 朝起きると痛い
(*3) 臨床神経学 52巻7号(2012:7)
(*4)一般社団法人 日本脊髄外科学会

頚椎症性神経根症で第4/5頚椎椎間板レベルの狭窄が最も起きやすいため、
1. 肩甲骨の上部の痛み
2. 肩から前腕橈側〜第1・2指にかけての痛み・痺れ(C6領域)
3. 指のOKサインがし難い
がありますので、いづれかの症状があれば頚椎症を疑ってみてください。
疾患の主な原因は加齢、スマホやパソコンの普及の影響も
頚椎症性神経根症の主な原因は、加齢による椎間板の変性です。
椎間板とは骨と骨の間にある軟骨で、骨同士がぶつかり合う際の衝撃を吸収するクッションの役割を果たしています。
椎間板の中央には髄核というゼリー状の部分があり、非常に弾力性に富んだ構造になっていますが、加齢とともにこの水分が失われ、みずみずしさが失われてしまいます。
すると椎間板にひびが入ったり、少しずつつぶれてきたり、老化に伴う変性が始まります。
椎間板が膨らんで膨隆を起こすほか、黄色靭帯といって、脊髄の後ろにある靭帯がどんどん分厚くなり、肥厚してしまいます。
なぜ、黄色靭帯が肥厚するのかというと、椎間板の水分が減少することで椎間板の構造が脆くなり、それを補強するため。
この靭帯が肥厚すると脊柱管がどんどん狭くなり、やがて脊髄を圧迫するようになるのです。
さらに、椎間板の弾力性がなくなると、椎間板と接している椎骨の角に力が加わり、その部分に骨が増殖することで、骨棘(こっきょく)という骨の突起が作られます。(*5)
この突起が神経を刺激することで、神経痛のような痛みを生じさせてしまうのです。
加齢のほか、近年、頚椎症性神経根症を引き起こす原因として増えているのが、スマートフォンやパソコンを使う時の姿勢です。
スマートフォンを使う時に、首が前に突き出たようになっていると、いわゆるストレートネックの状態になることがあります。
また、背中が丸まった猫背の姿勢でデスクワークを続けたり、長時間俯きがちの姿勢でパソコンやスマートフォンに向き合ったりする人もいるかもしれません。
そうなると、首や肩周りの筋肉が過度に緊張し、こわばって、椎間板に負担がかかりやすくなります。
その結果、椎間板の変性が早まり、頚椎症性神経根症の症状が出現するのです。
特に近年問題となっているのは、ストレートネック(いわゆる「スマホ首」)です。
なぜ、首がまっすぐであることが頚椎に影響を与えるのかというと、本来、首は緩やかなカーブを描くことで、重い頭を支えられる、という構造になっているからです。
人間の首はわずかに前凸に弯曲しており、この角度があることで頭の重さが適度に分散され、細い首でも頭の重さを支えられるようになっています。
しかしストレートネックになってこの弯曲が失われてしまうと、通常のよりも顔の位置が前に出てしまいます。
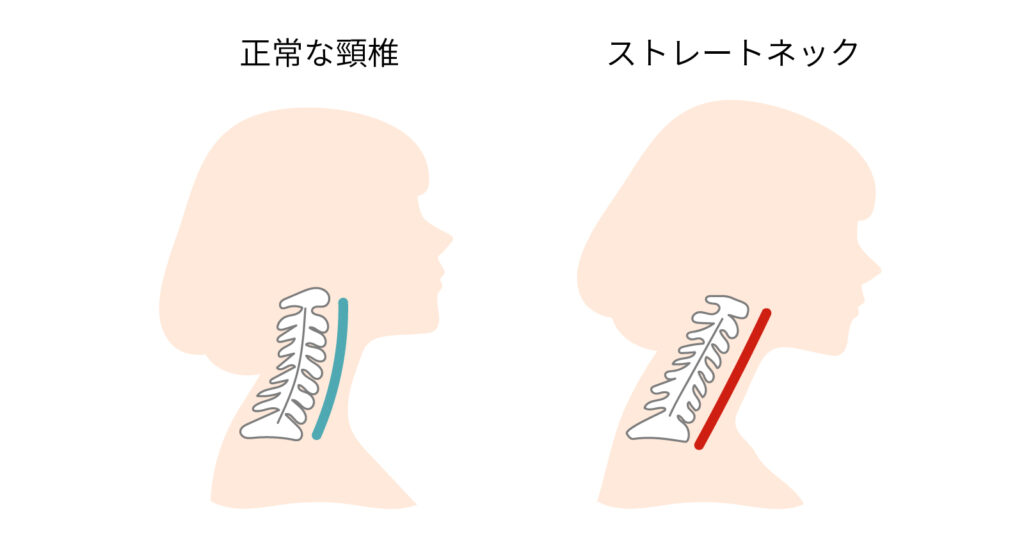
顔を前に傾ければ傾けるほど、首にかかる負担が大きくなるので、首の筋肉が緊張して硬くなり、頚椎症性神経根症を進行させてしまうのです。
成人の頭の重さは約4〜6kgと言われています。
しかし、首が前に傾くほど頚椎にかかる負担は増していき、ひどい場合には首にかかる負担は27kgになることがわかっています。
ストレートネックは頚椎症だけでなく、頭痛、肩こり、めまいなどの原因にもなるので、普段から姿勢に注意することが大切です。(*6)
そのほか「運動不足である」「重い荷物を持つなどの重労働をする」「過度に首に負担のかかるスポーツをする」なども頚椎症性神経根症を発症させる原因になります。
(*5)一般社団法人 日本臨床整形外科学会
(*6)兵庫医科大学保健管理センター

首から腰まで、背骨・骨盤全体のバランスが重要であることがわかっています。背骨を支えているのは、椎間板・靱帯・筋肉です。しかし、そのバランスが崩壊すると、安定化を計るための自己調整機構が働きます。
1. 椎間板が変性により潰れて椎間板の高さが下がる
2. 骨が横広・台形になってバランスを保とうとする
3. 脊柱管を支える靱帯が肥厚し、脊柱管が狭窄する
→結果、脊柱管狭窄症が起き、脊髄及び神経根の圧迫が出現します。
これは頸椎に限らず、腰椎においても同様のことが起きます。
頚椎症性神経根症の検査と診断
頚椎症性神経根症と診断するには、主に以下の検査を行います。
- レントゲン検査
- MRI検査
頚椎症が疑われる場合は、脊髄症、または神経根症のどちらであるか、正確に鑑別することが必要です。
そのため、問診などから頚椎症が疑われる場合には、レントゲン検査やMRI検査を行います。(*7)
レントゲン検査は正面、側面、斜位のほか、前屈や後屈をしながら撮影します。
こうすることでさまざまな角度から頚椎を評価することができ、骨棘があるか、骨の並びがずれていないか、椎間板はつぶれていないかなどを確認することができます。(*8)
またMRI検査を行うことによって、より詳細に頚椎の状態を確認することができるほか、骨棘による神経根の圧迫を調べることもできます。
しかし、無症状の高齢者に対してMRI検査を行ったところ、年齢とともに頚椎の変化が多く見られ、60歳以上では頚椎の変化が85%以上に認められ、そのうち、7.6%は脊髄が圧迫されていたことがわかっています。
そのためMRI検査によって頚椎症の病変が認められても、すぐさま頚椎症性神経根症など、頚椎症であることを判断することはできません。
また、頚椎症性神経根症は、神経疾患とよく似た神経症状(しびれ、麻痺など)を示すことがあるため、それらと鑑別する必要があります。
特に間違われやすいのは脳血管障害、筋萎縮性側索硬化症、錐体外路疾患、末梢神経疾患、脊髄炎、糖尿病などであり、これらを中高年で発症した場合には、頚椎症性神経根症と正確に鑑別することが重要です。
そのためしびれや麻痺などの神経症状が、頚椎症性神経根症から生じているのか、それともその他の神経疾患からきているのかについて、神経の検査を正確に行う必要があります。(*9)
そのほか、さらに精密な診断が必要であれば、脊髄造影検査、CT検査、神経根造影検査、筋電図検査、神経電動速度検査などを行います。(*7)
(*7)整形外科シリーズ12 頚椎症
(*8)高齢者運動器疾患研究所
(*9)臨床神経学 52巻7号(2012:7)

気になる方は一度ご来院ください。当日検査(頸椎レントゲン及び頸椎MRI)を行い頸椎症について評価させていただきます。
頚椎症性神経根症の保存療法と手術療法
頚椎症性神経根症は、基本的に自然治癒を期待できる疾患です。
そのため薬物療法や装具療法などの保存療法を行いながら、症状の軽減を促していくのが一般的です。
しかし、痛みが強い場合や日常生活に支障が生じている場合、あるいは、筋力低下が著しい場合には手術が適用になることもあります。(*10)
1. 保存療法
保存療法には、主に以下の4つがあります。
- 薬物療法
消炎鎮痛剤、筋弛緩剤、神経障害性疼痛治療薬などを用いて痛みを抑制する。 - 装具療法
頚椎カラーを装着して頚部の安定性を保持し、患部にかかる負担をなくす。 - 牽引療法
特殊な医療器具を使用して首を牽引し、椎間板や椎間関節内の圧力を下げたり、椎間の隙間を拡大したりして神経に対する圧迫を軽減する。 - 温熱療法
機械などを用いて患部を温め、筋肉の緊張を緩和して血液の循環を改善し、痛みを軽減する。また、可動域の拡大など動きの改善を図る。

これらをそれぞれ、もしくは複合的に組み合わせて保存療法を行います。そのほかにも、痛みが強い場合には湿布やロキソニンテープなどを患部に貼って症状の軽減を図る人も多いと思います。
このとき湿布を貼る場所は、痛みが出ている首の筋肉に1枚貼り、さらに肩甲骨や腕など、症状が及んでいるところにも追加で貼るようにすると効果が期待できます。
また、リハビリ(運動療法)を行って首を支える筋肉の筋力トレーニングを行うほか、可動域改善を図ることも症状の緩和に役立ちます。
神経根症の場合には、これらの治療を行うことで症状が改善することが多いとされています。
しかし頚椎症性神経根症は頚椎症性脊髄症と併発することも多く、この場合には保存療法だけでは自然治癒を見込むことが難しいとされています。(*11)
また、頚椎症性脊髄症を併発していない場合でも、保存療法を継続してもなかなか症状が軽減しない場合には、手術療法を検討することがあります。(*12)
(*10)公益社団法人 日本整形外科学会
(*11)日本医事新報社
(*12)整形外科シリーズ12 頚椎症
(*13)頸椎症性脊髄症 診療ガイドライン2020 改訂版3版

軽症及び中等症の頸椎症性脊髄症における保存療法は、実はエビデンスが乏しく、その有益性を実証するには至っていません。しかし、臨床では保存療法を行いますが、短期的治療効果や症状の進行を遅らせる効果を期待したものであり、長期的には効果を証明できていないため、治療が奏功しない可能性や今後増悪する可能性もあり、長期的な経過観察が必要と考えております。
2. 手術療法
頚椎症性神経根症の手術には、さまざまな術式があります。
一例として、当院で行っている術式の一部を解説します。
顕微鏡下前方固定術
顕微鏡下前方固定術とは顕微鏡を使用し、椎間板の一部を摘出して骨を削り、神経の圧迫を取り除いて症状を軽減する手術のことをいいます。
椎間板の一部を摘出して空いたスペースには、インプラントと呼ばれる人工物を挿入し椎間を固定しまいます。
頚椎の手術では、うつ伏せになって後方からアプローチする方法と、仰向けになって前側から挿入する方法がありますが、この手術は後方から侵入するよりも前方からアプローチした方が、病変に到達しやすい場合に行われます。
ただし、首の前方には気道や食道などがありますし、外側には総頚動脈や静脈なども走っています。
手術により、これらを万が一傷つけてしまった場合には重要な後遺症が残ることもあるので、手術では十分な知識と技術が医師に求められます。
近年では医療技術の進化により、顕微鏡で術野を拡大しながら手術を行うことができるようになりました。
手術用の顕微鏡は明るく影が少ない術野を拡大します。
肉眼で行う手術では、術野に光を取り入れて見やすくするため、大きく切開しなければなりませんでしたが、顕微鏡下手術ではそうした心配がありません。
そのため顕微鏡を使う手術の方が、切開部位を小さく抑えられるという特徴があります。
また、顕微鏡を使うことにより術野を明るく映し出すことができるため、より繊細な神経組織を保護しながら十分な治療が行えるという特徴もあります。

現在では肉眼で手術を行う方法のほかにも、内視鏡を使って手術を行う術式もあります。
内視鏡の場合には8-10mm程度の小さな穴をあけ、内視鏡を挿入して部位の様子をモニターで確認しながら行います。
内視鏡手術は、顕微鏡下手術に比べても傷口が非常に小さく、回復が早いというメリットがありますが、両者の大きな違いは、視野の大きさです。内視鏡では一部の術野を映し出すことしかできません。
また画像の精度にも違いがあります。内視鏡手術の場合には、体内に挿入したレンズを経由し、大きなモニターに術野に映し出して手術を行います。
そのため、画面は2Dの平面的な画像となり、距離感の把握などがやや困難になります。
一方、顕微鏡下手術の場合には双眼下で顕鏡するため、3Dの画像となり、立体的に距離感を把握できるという特徴があります。
そのため、病変までの距離感などを正確に把握しやすく、より精度の高い手術が可能になるのです。
そのほか、顕微鏡を使った手術は「出血量が少ない」「切開部位が小さくて済み、非常に低侵襲で術後の痛みも少なく、回復のペースが早い」というメリットがあります。
反対に、顕微鏡を使った手術では、内視鏡や肉眼で行う手術に比べて若干、手術時間が長くなるというデメリットがありますが、その差はわずかで、高齢者であってもそれほど気にすることはありません。
現在では、脊椎における顕微鏡下の手術は整形外科医ではなく、脳外科医が行うケースも見られるようになっています。
なぜかというと、脳外科の手術は整形外科など他科のものと違って、顕微鏡下で行われ、細かな技術を必要とすることが多いから。
特に頚椎の手術はミリ単位の細かな作業が多く、繊細な技術が求められます。
また脳外科の手術では突然の出血などに対処することも多く、硬膜(脳脊髄液を包む、硬い膜のこと)の扱いにも慣れているという特徴があります。
そのため、手術中に万が一のことがあった時などにもリカバリーが早く、手術のリスクを軽減できるという特徴があります。
そうした観点から脳外科医が脊椎の手術を行うケースが増えつつあるのです。

若い方は正常の脊椎の形に近い方が多いですが、高齢者の方は特に脊椎の変性により、骨が変形していることが多く見受けられます。その為、いつもと違う位置に神経が存在することもあり、顕微鏡を用いることでそういったトラブルを減らすことができます。
再発を予防するために、日常生活でやってはいけないこと
頚椎症性神経根症を再発させないために、日常生活ではどのようなことに気をつける必要があるのでしょうか。
まずは、普段から首に負担のかかる行動を避けることが必要です。
特に、首を曲げて下を向いたり、上を向いたりする作業を長時間続けないことを意識するのは、とても重要。
首を曲げてうなずく動作は椎間板に負担となりやすく、首をそらせる後屈の動作は背中側の椎間関節に負担となります。
さらに、首をそらせる動作のときには、障害されている神経がさらに圧迫される状態となり、症状を進行させます。
そのため、こうした動作をなるべく避けるとともに、パソコンやスマートフォンを操作するとき、デスクワークをするとき、読書をするときなどは適度に休憩を挟み、長時間同じ姿勢を続けないことを心がけましょう。
それから、寝る時の姿勢も意識しましょう。
うつ伏せや横向きに寝ると頚椎に負担がかかり、症状を悪化させることがあります。
うつ伏せに寝ると、頚椎が後ろに反った状態やねじれた状態となり、首に大きな負担となります。
また横向きの姿勢で寝ることも、首の骨のアライメントが崩れ、頚椎に負荷をかける原因になります。
適度な高さの枕を使い、仰向け中心(適宜寝返りを行いながら)寝るようにしましょう。
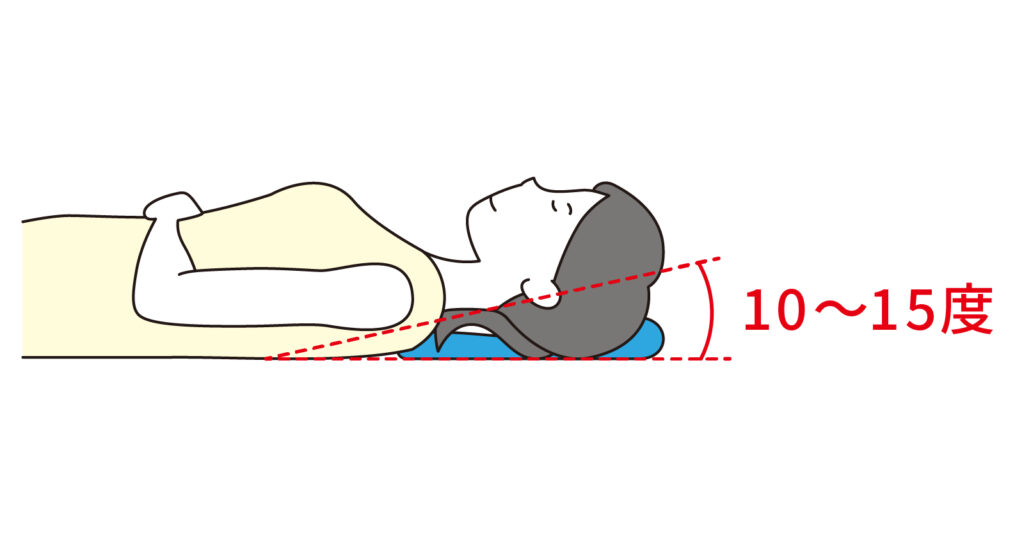
そのほか、首に負担がかかるスポーツは避けた方が良いでしょう。
特に、ラグビーやアメリカンフットボールなどのコンタクトスポーツは首に大きな負担がかかり、10歳代など若い人たちでも骨棘が認められる場合があります。
また、ダンベルなど重いものを持ち上げるウェイトトレーニングも首に負担となります。
水泳も息継ぎをする際など、首の上下運動が頻繁に行われるので、頚椎に大きな負荷となるので、医師の指示に従うようにしましょう。
痛みが出現しているときには、これらのスポーツを中断する方が賢明です。

特に頸椎脊柱管狭窄を認める方は、頚部の伸展位(頚部後屈)により、より脊柱管が狭くなり神経損傷となる可能性がありますので、過度な伸展位は注意しましょう。例えば、美容室・床屋で頭を洗う際に手や腕の痺れを感じる事がありましたら、即刻その姿勢を中止し、ご相談ください。






