このページのポイント
- 腱板断裂・腱板損傷は加齢とともに増える一般的な疾患。「五十肩」と自己判断せず見極めが重要
- 腱板は肩を安定させる重要な組織(4本の腱で関節を支える役割)
- 途中で痛む・下ろせない・外に開く力が弱いなどがセルフチェックの目安(無理な確認は避ける)
- MRI所見だけで判断せず、症状と合わせて保存療法か手術か適切に選択することが大切
- この記事に関する歌島先生のYOUTUBEはこちら
肩の痛みを「五十肩」と決めつけず、腱板損傷も考える
腱板断裂と腱板損傷。言葉としては両方よく使われます。一般的には、損傷のほうが少し軽そうで、断裂のほうがしっかり切れていそうな響きがありますよね。実際、現場でもそういうニュアンスで使われることはあります。
ただ、医学的にこの2つがきっちり別ものとして整理されているかというと、そこはそんなに単純ではありません。部分断裂という言葉もありますし、軽い傷みから明らかな断裂まで連続した変化として捉えたほうが、実際の患者さんの肩には近いことが多いんです。ですからここでは、読者の方が迷わないように「腱板断裂・腱板損傷」と並べて書きながら、実質的には腱板に起きる傷みや切れをまとめて扱います。
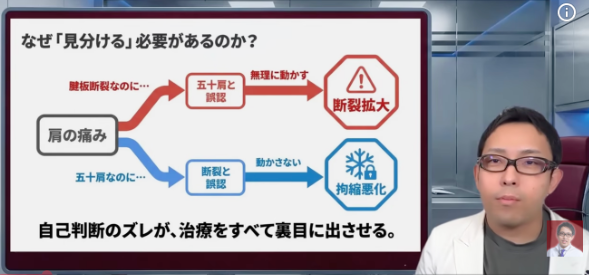
ここでひとつ大事なのが、「肩が痛い=五十肩」とは限らないということです。もちろん五十肩、いわゆる凍結肩もよくあります。ただ、腱板断裂・腱板損傷も本当にありふれています。一般住民を対象にした報告でも加齢とともに腱板断裂の頻度は上がり、45歳以降ではかなりの割合で腱板の異常が見つかりますし、高齢になるほどその頻度はさらに上がります。[7-9]

だから、「私は年齢的に五十肩かな」で止めてしまうと、実は腱板の問題を見逃していることがあるんですね。しかもこの先でお話しするように、腱板は肩を安定させるかなり大事な役割を持っています。ここがうまく働かなくなると、痛みだけの話では済まなくなることがある。なので最初の見立ては、思っている以上に大切です。
- 五十肩・肩関節周囲炎についてはこちら
出展
7/Minagawa H, et al. J Orthop. 2013;10:8-12
8/Yamamoto A, et al. J Shoulder Elbow Surg. 2010;19:116-120
9/Tempelhof S, et al. J Shoulder Elbow Surg. 1999;8:296-299
五十肩との違いは、「硬さ」が前に出るか、「筋力の問題」が前に出るか
五十肩でも腱板断裂でも、肩は痛いです。だから最初の見た目は似てしまいます。ただ、診察していくと違いが見えてきます。
五十肩では、肩が「動かない」が前に出ます。自分で動かしてもつらいし、人に動かしてもらっても最後まで行かない。終わり際でグッと詰まる、硬い、そこで痛い、という感じです。一方で腱板断裂・腱板損傷では、もちろん硬さを伴うこともあるんですが、それより「ある角度で痛い」「その方向に力が入らない」「下ろすときに支えられない」という、筋力や機能の破綻が目立つことがあります。[1-3]
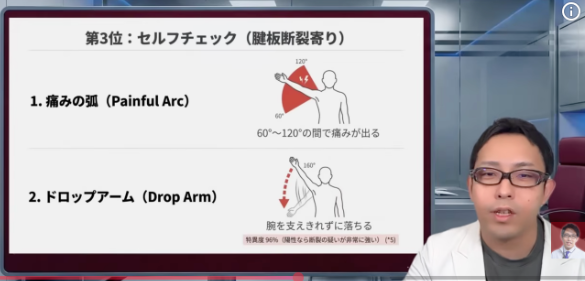
この違いは、セルフチェックでも使えますし、診察でもかなり重要です。痛みの病名を当てることが目的ではなくて、どこが壊れていて、どういう理屈で困っているのかを見極めるためですね。
出展
1/Park HB, et al. J Bone Joint Surg Am. 2005;87:1446-1455
2/Hermans J, et al. JAMA. 2013;310:837-847
3/Zhao Q, et al. BMC Musculoskelet Disord. 2024;25:1028
「腱板が切れている」と言われたときに、必要以上に怖くならなくていい理由
肩のMRIを撮って、「腱板が切れています」と言われると、それだけでかなりショックだと思います。ですが、ここは一度深呼吸してほしいところです。腱板断裂は、年齢とともに増えてくる変化でもあります。つまり、画像上の断裂そのものは珍しい所見ではない。[7-9,16]

もちろん、だから放っておいていい、という話ではありません。ただ、画像所見と症状がいつも一致するわけではない以上、画像だけで将来を決める必要はないんです。患者さんが落ち込んでしまうポイントでもあるので、あえてここは丁寧に言っておきたいところです。
出展
7/Minagawa H, et al. J Orthop. 2013;10:8-12
8/Yamamoto A, et al. J Shoulder Elbow Surg. 2010;19:116-120
9/Tempelhof S, et al. J Shoulder Elbow Surg. 1999;8:296-299
16/Yamaguchi K, et al. J Bone Joint Surg Am. 2006;88:1699-1704

歌島先生の初診予約はこちらから
腱板って、結局なんなのか?
腱板は「肩のインナーマッスルの先端の腱」です
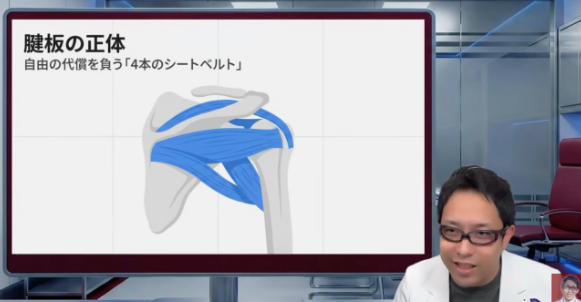
腱板というのは、肩のインナーマッスルの先端の腱です。筋肉そのものというより、筋肉が骨に付く手前の白っぽい丈夫な組織、いわゆる腱ですね。アキレス腱を思い浮かべてもらうと分かりやすいと思います。ふくらはぎの筋肉の先にアキレス腱があるように、肩にもインナーマッスルの先に腱がある。その集まりが腱板です。[13]

構成しているのは、肩甲下筋、棘上筋、棘下筋、小円筋の4つです。前から後ろ、少し下まで、上腕骨の頭をぐるっと取り囲むようについています。だから僕は、4本のシートベルトみたいなものだと説明することがあります。[10-13]
出展
10/Lippitt SB, et al. J Shoulder Elbow Surg. 1993;2:27-35
11/Sharkey NA, et al. Am J Sports Med. 1995;23:270-275
12/Halder AM, et al. J Orthop Res. 2001;19:206-212
13/Mochizuki T, et al. J Bone Joint Surg Am. 2008;90:962-969
肩は、もともとかなり不安定な関節です
肩の関節って、実は構造的にはかなり不安定です。イメージとしては、ゴルフボールをTに乗せているようなものです。肩甲骨側の受け皿はそんなに深くありません。一方で上腕骨の先端は球体です。可動域が広いぶん、安定性は筋肉や腱に頼っている面が大きいんですね。[10-12]
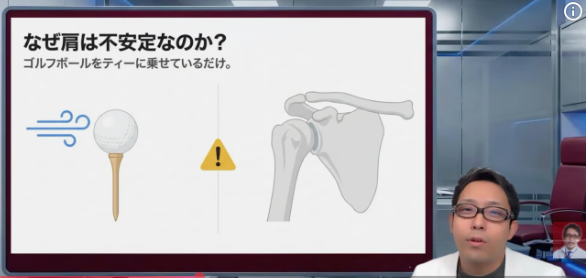
そこで大事になるのが腱板です。外側には三角筋や大胸筋みたいな、いわゆるアウターマッスルがあります。これらは大きな力を出して腕を動かしてくれます。でも、力が強いだけだと肩の関節は暴れやすい。上腕骨頭が上にずれたり、不安定になったりしやすいんです。

その暴れそうな肩を、腱板がキュッと押さえ込む。中心に引きつける。こういう作用をしてくれるから、肩は大きく動いても壊れにくくなるわけです。パワー担当がアウターマッスルだとしたら、腱板は指揮者であり、微調整役であり、シートベルトでもある。そんな理解でかなり本質に近いです。[10-12]
出展
10/Lippitt SB, et al. J Shoulder Elbow Surg. 1993;2:27-35
11/Sharkey NA, et al. Am J Sports Med. 1995;23:270-275
12/Halder AM, et al. J Orthop Res. 2001;19:206-212
腱板が必要なのは、「肩を上げるため」だけではありません
肩の筋肉というと、つい「どの筋肉が腕を上げるか」という見方になりがちです。もちろんそれも大事なんですが、腱板を理解するうえでは少し足りません。腱板の本当のすごさは、肩の中心を保つことにあります。[10-12]
腕を上げるとき、三角筋は強い力を出します。ところが、三角筋だけが頑張ると、上腕骨頭は上にずれやすくなります。つまり、腕は上がるけれど、肩の関節の中ではあまりきれいな動きにならないわけです。ここで腱板がしっかり働くと、上腕骨頭を関節の真ん中に押し戻しながら動かしてくれます。だから肩が長持ちするし、痛みも出にくい。[10-12]
これは車で言えば、アクセルだけあってハンドルがない状態と、アクセルもハンドルもある状態の違いみたいなものです。アウターマッスルがアクセルなら、腱板はハンドルとシートベルトを一緒にやっている。そう考えると、腱板が壊れたときに何が起きるか、だいぶイメージしやすくなると思います。
4つの腱板がそれぞれ肩を囲んでいる意味
腱板は4つでできていますが、これにも意味があります。前から後ろまで取り囲むことで、肩の球体を偏りなく支えられるんですね。どこか1か所だけではなく、前後上下のバランスで安定させる。ここが肩の面白いところでもあり、難しいところでもあります。[10-13]
だから、同じ「腱板断裂」でも、どの腱板がどの程度やられているかで症状は変わります。たとえば外旋筋力が落ちるタイプと、挙上での痛みが前に出るタイプでは、困り方も違う。診断や治療がひとくくりにできない理由は、ここにもあります。
出展
10/Lippitt SB, et al. J Shoulder Elbow Surg. 1993;2:27-35
11/Sharkey NA, et al. Am J Sports Med. 1995;23:270-275
12/Halder AM, et al. J Orthop Res. 2001;19:206-212
なぜ腱板断裂・腱板損傷が起こるのか
腱板断裂というと、「何か重いものを持ってブチっと切れた」という場面を想像しやすいんですけど、実際はそれだけではありません。もちろん転倒や強い外傷で急に大きく切れることはあります。ただ、日常診療でとても多いのは、年齢とともに少しずつ傷んでくるタイプです。[7-9,14,15]
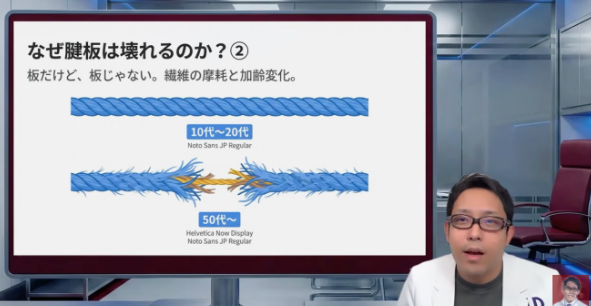
筋肉は血流が豊富です。だから軽い肉離れなら自然に修復されやすい。でも腱は、筋肉に比べると血流が乏しい。腱板もそこが弱点です。白っぽく見えるのは、ある意味その特徴の表れでもあります。血の巡りが乏しいと、こすれたり小さく傷んだりしても、元通りにきれいに修復しにくいんですね。[14,15]
その結果、最初はごく小さな傷みや部分断裂だったものが、年単位で少しずつ広がっていくことがあります。特別なきっかけがなくても、「気づいたら切れていた」ということは珍しくありません。高齢の方で、痛くない人も含めて調べると一定割合で腱板断裂が見つかるのは、こういう背景があるからです。[7-9,16]
一方で、転倒のあと急に腕が上がらなくなった、外に開く力が急に入らなくなった、という場合は別です。レントゲンで骨に異常がないと言われても、それで腱板まで大丈夫とは言えません。レントゲンは骨を見る検査であって、腱そのものを見る検査ではないからです。転倒後の急な筋力低下は、見逃してほしくないサインです。[4-6]
出展
4/Ottenheijm RPG, et al. BMC Fam Pract. 2014;15:115
5/Grusky AZ, et al. Am J Phys Med Rehabil. 2021;100:331-336
6/Suh CH, et al. Eur Radiol. 2019;29:566-577
7/Minagawa H, et al. J Orthop. 2013;10:8-12
8/Yamamoto A, et al. J Shoulder Elbow Surg. 2010;19:116-120
9/Tempelhof S, et al. J Shoulder Elbow Surg. 1999;8:296-299
14/Lohr JF, et al. Clin Orthop Relat Res. 1990;254:35-38
15/Rathbun JB, et al. J Bone Joint Surg Br. 1970;52:540-553
16/Yamaguchi K, et al. J Bone Joint Surg Am. 2006;88:1699-1704

歌島先生の初診予約はこちらから
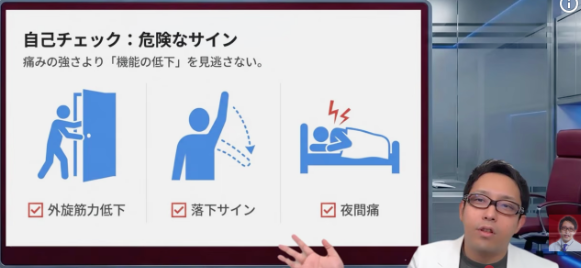
腱板断裂・腱板損傷の30秒セルフチェック
ここはぜひやってみてほしいんですが、ひとつだけ条件があります。痛いのに何度も繰り返さないことです。痛かったらそこでやめてください。確認のために痛めつける必要はありません。
1.横から腕を上げたとき、途中の角度で痛い

まず、腕を横からゆっくり上げてみてください。腱板断裂・腱板損傷で比較的典型的なのは、90度前後から120度くらいの、ちょうど途中の角度で痛みが強くなるパターンです。いわゆる painful arc に近い反応ですね。[1-3]
五十肩だと、途中というより「最後まで行かない」「終わり際が硬くて痛い」という感じが前に出ることがあります。もちろんきっちり全員がそうなるわけではないんですが、この違いは家で見分けるヒントになります。[1-3]
2.下ろすときに痛い、あるいはゆっくり下ろせない
次に、上げた腕を下ろしてみてください。ここで痛い、あるいはゆっくり下ろせずにドンと落ちてしまう。これはドロップアームサインとして知られる所見で、腱板断裂を疑うきっかけになります。[1-3]
「上げるのはなんとかできるけど、下ろせない」というのは、患者さんからよく聞く訴えです。自分ではうまく支えられない感じですね。これも割と見逃せません。
3.外に開く力が入らない
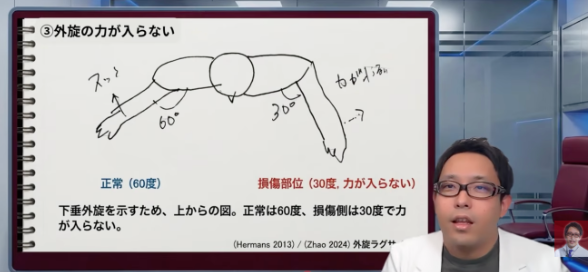
小さく前ならえをして、そこから手を外に開くようにしてみてください。これが外旋です。押せば外に行くのに、自分の力では開きにくい。左右を比べると明らかに弱い。こういうときは棘下筋など、外旋に関わる腱板の機能低下を考えます。[1-3]
硬くて行かないのではなく、力が入らない。ここは結構大事な違いです。
出展
1/Park HB, et al. J Bone Joint Surg Am. 2005;87:1446-1455
2/Hermans J, et al. JAMA. 2013;310:837-847
3/Zhao Q, et al. BMC Musculoskelet Disord. 2024;25:1028
3つのうち2つ以上なら、早めに整形外科で相談を

目安として、3つのうち2つ以上あてはまるなら、腱板断裂・腱板損傷をしっかり疑って、できれば肩に強い整形外科で相談してほしいところです。1つだけでも要注意です。0個なら典型的ではないかもしれませんが、だから安心という意味ではありません。五十肩を含めて、肩の病気は他にもあります。肩の痛みが続いているなら、それだけで受診の理由になります。[1-3]

さらに、夜間痛が強い、眠れない、反対の手で持ち上げないと腕が上がらない、転倒後から急に症状が出た、こういう場合はセルフチェックの結果にかかわらず相談を急いでください。
出展
1/Park HB, et al. J Bone Joint Surg Am. 2005;87:1446-1455
2/Hermans J, et al. JAMA. 2013;310:837-847
3/Zhao Q, et al. BMC Musculoskelet Disord. 2024;25:1028
腱板断裂・腱板損傷でやってはいけないこと
ひとつは、痛いのに何度もセルフチェックを繰り返すことです。確認したくなる気持ちは分かります。ですが、痛い肩を何度も無理やり上げ下げしても、診断の精度が劇的に上がるわけではありません。むしろ炎症を強めてしまうことがあります。痛みがはっきり出たら、そこで十分です。
もうひとつは、「レントゲンが正常だったから大丈夫」と考え切ってしまうことです。繰り返しますが、レントゲンは骨を見る検査です。腱板そのものはレントゲンでは分かりません。転倒後に上がらない肩、力が入らない肩は、レントゲンが正常でもその先の検査を考えるべきことがあります。[4-6]
そして最後に、「MRIで切れていた=もう終わりだ」と思い込むこと。これも違います。必要なのは悲観ではなく、整理です。どのくらい切れていて、それが本当に今の症状の主因なのか、時間とともに広がりやすいタイプなのか。ここを肩の診察に慣れた先生と一緒に考えることが大事です。[4-6,16-21]
出展
4/Ottenheijm RPG, et al. BMC Fam Pract. 2014;15:115
5/Grusky AZ, et al. Am J Phys Med Rehabil. 2021;100:331-336
6/Suh CH, et al. Eur Radiol. 2019;29:566-577
16/Yamaguchi K, et al. J Bone Joint Surg Am. 2006;88:1699-1704
17/Carbone S, et al. Int Orthop. 2010;34:385-388
18/Gutman MJ, et al. J Shoulder Elbow Surg. 2021;30:2475-2483
19/Siow MY, et al. Orthop J Sports Med. 2021;9:23259671211009846
20/Lenza M, et al. Cochrane Database Syst Rev. 2013;CD009020
21/Kukkonen J, et al. J Shoulder Elbow Surg. 2021;30:2455-2464
MRIで切れていても、それだけで決めない
腱板断裂は、エコーやMRIで評価します。全層断裂、つまり完全断裂は比較的分かりやすいことが多いんですが、部分断裂になると一気に難しくなります。超音波でもMRIでも、部分断裂の診断精度は全層断裂ほど簡単ではありませんし、誰がどう読むかで解釈がぶれやすいところがあります。[4-6]
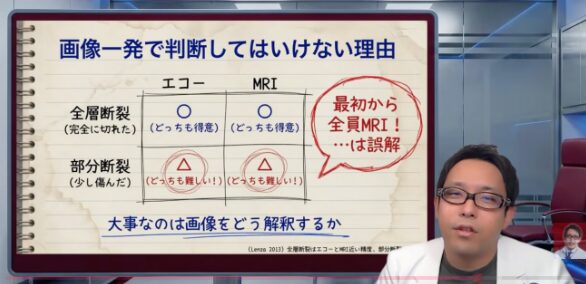
だから、「MRIで切れてると言われました」で、その瞬間に全部が決まるわけじゃないんです。本当にそこが痛みの原因なのか。筋力低下はあるのか。夜間痛はどうか。肩はどれだけ使いたいのか。保存療法をどこまでやったのか。そこまで見て、やっと方針が決まります。[4-6,16,20,21]
実際、腱板が切れていても痛くない人はいます。無症候性の腱板断裂は昔からよく知られていて、年齢とともにその頻度は上がります。つまり「切れていること」と「今の痛みの主犯であること」は、イコールではないんですね。ここを取り違えると、必要以上に怖がったり、逆に本当の原因を見逃したりします。[7-9,16]
なので僕は、画像を大事にしないと言いたいわけではなくて、画像だけにしないでください、と言いたいんです。とくに部分断裂は、画像単独より、診察での筋力評価や症状の出方と合わせて見たほうがはるかに意味があります。[1-6]
出展
1/Park HB, et al. J Bone Joint Surg Am. 2005;87:1446-1455
2/Hermans J, et al. JAMA. 2013;310:837-847
3/Zhao Q, et al. BMC Musculoskelet Disord. 2024;25:1028
4/Ottenheijm RPG, et al. BMC Fam Pract. 2014;15:115
5/Grusky AZ, et al. Am J Phys Med Rehabil. 2021;100:331-336
6/Suh CH, et al. Eur Radiol. 2019;29:566-577
7/Minagawa H, et al. J Orthop. 2013;10:8-12
8/Yamamoto A, et al. J Shoulder Elbow Surg. 2010;19:116-120
9/Tempelhof S, et al. J Shoulder Elbow Surg. 1999;8:296-299
16/Yamaguchi K, et al. J Bone Joint Surg Am. 2006;88:1699-1704
20/Lenza M, et al. Cochrane Database Syst Rev. 2013;CD009020
21/Kukkonen J, et al. J Shoulder Elbow Surg. 2021;30:2455-2464
画像診断が難しいのは、部分断裂があるからです
全層断裂、つまり完全に抜けているタイプは、比較的見つけやすいことが多いです。もちろん読影の差はありますが、エコーでもMRIでも「あ、これは明らかだな」と言えるケースはあります。[4-6]
難しいのは部分断裂です。腱の表面側だけなのか、関節側だけなのか、内部の変性が強いだけなのか。見た目がはっきりしないこともあるし、画像上は切れていそうに見えても、手術の現場で見たら印象が違うこともあります。逆もあります。だから部分断裂を、画像だけで「手術したほうがいい」「いや大丈夫」と言い切るのは、本来そんなに簡単ではありません。[4-6]
ここでも結局、筋力なんです。痛みももちろん見るんですが、腱板は筋肉の先端の腱なので、壊れたときには筋力のサインが出ます。自分の力で外に開けない、支えられない、下ろせない。こういう所見は、画像と同じくらい大事です。[1-3]
出展
1/Park HB, et al. J Bone Joint Surg Am. 2005;87:1446-1455
2/Hermans J, et al. JAMA. 2013;310:837-847
3/Zhao Q, et al. BMC Musculoskelet Disord. 2024;25:1028
4/Ottenheijm RPG, et al. BMC Fam Pract. 2014;15:115
5/Grusky AZ, et al. Am J Phys Med Rehabil. 2021;100:331-336
6/Suh CH, et al. Eur Radiol. 2019;29:566-577

歌島先生の初診予約はこちらから
腱板断裂の「パラドックス」を知っておいてください

腱板断裂のややこしいところは、切れているのに痛くない人がいることです。これは患者さんにとっても、診る側にとっても悩ましいところです。画像だけ見れば確かに断裂がある。でも本人は困っていない。では、その断裂は今すぐ治すべきものなのか。簡単ではありません。[7-9,16]
ただ、この話を聞くと今度は「じゃあ痛くなければずっと放置でいいんだ」と振れやすいんですが、それもまた違います。痛みがなくても、断裂が大きくなっていくことはありますし、筋肉が痩せたり引っ込んだりして修復しにくくなることもあります。つまり、今困っていないことと、将来も困らないことは同じではないんです。[17-19]
だから、本当に大事なのは「今の症状」と「この先どうなりそうか」を分けて考えることです。いま静かだからといって、将来も静かとは限らない。逆に、いま痛いからといって全部が手術とも限らない。ここが腱板診療の難しさであり、面白さでもあります。
出展
7/Minagawa H, et al. J Orthop. 2013;10:8-12
8/Yamamoto A, et al. J Shoulder Elbow Surg. 2010;19:116-120
9/Tempelhof S, et al. J Shoulder Elbow Surg. 1999;8:296-299
16/Yamaguchi K, et al. J Bone Joint Surg Am. 2006;88:1699-1704
17/Carbone S, et al. Int Orthop. 2010;34:385-388
18/Gutman MJ, et al. J Shoulder Elbow Surg. 2021;30:2475-2483
19/Siow MY, et al. Orthop J Sports Med. 2021;9:23259671211009846
腱板断裂を手術せずに放置するとどうなるのか
まず前提として、全員がすぐ手術になるわけではありません
腱板断裂と聞くと、「切れてるなら早く縫わないと大変」と思う方も多いです。でも、そこはそんなに単純ではありません。無症候性の断裂もありますし、保存療法でうまく付き合っていける人もいます。実際、すべての腱板断裂に対して手術が絶対優れている、という言い方はできません。[16,20,21]
出展
16/Yamaguchi K, et al. J Bone Joint Surg Am. 2006;88:1699-1704
20/Lenza M, et al. Cochrane Database Syst Rev. 2013;CD009020
21/Kukkonen J, et al. J Shoulder Elbow Surg. 2021;30:2455-2464
ただし、「放置しても大丈夫」と言い切るのも危ない
一方で、放置が常に安全かというと、それも違います。腱板断裂は、小さな穴から始まって少しずつ広がることがあります。腱は血流が乏しく、筋肉は時間とともに縮んでいくので、断裂部が大きくなり、引っ込んで、修復しにくい形に変わっていくことがあるんです。[14,15,17,18]
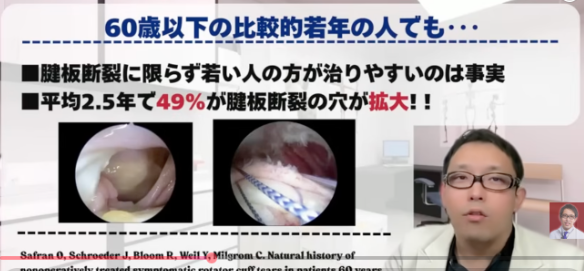
しかも腱板は、ただ動かすための部品ではなく、肩の安定装置でしたよね。そこが壊れると、上腕骨頭が上にずれやすくなり、残っている腱板がさらに挟まれたり、肩の中で不安定な動きが起きたりする。そうなると痛みや筋力低下が進みやすくなります。[10-12,17,18]

さらに進むと、軟骨まで傷んでくることがあります。いわゆる腱板断裂性関節症の方向です。そこまで行くと、単純な腱板修復ではなく、人工関節を含めた別の手術の話になってくることがあります。もちろん全員がそこまで行くわけではありません。でも、放置の先にそういう道があることは、知っておいたほうがいいです。[18,19]
出展
10/Lippitt SB, et al. J Shoulder Elbow Surg. 1993;2:27-35
11/Sharkey NA, et al. Am J Sports Med. 1995;23:270-275
12/Halder AM, et al. J Orthop Res. 2001;19:206-212
14/Lohr JF, et al. Clin Orthop Relat Res. 1990;254:35-38
15/Rathbun JB, et al. J Bone Joint Surg Br. 1970;52:540-553
17/Carbone S, et al. Int Orthop. 2010;34:385-388
18/Gutman MJ, et al. J Shoulder Elbow Surg. 2021;30:2475-2483
19/Siow MY, et al. Orthop J Sports Med. 2021;9:23259671211009846
だから考えるべきなのは「いま痛いか」だけではありません

腱板断裂・腱板損傷で大事なのは、いまの痛みの強さだけではありません。
- 夜間痛が強いか
- 明らかな筋力低下があるか
- 仕事や家事、スポーツで肩を今後も使いたいか
- 転倒後の急性断裂か、徐々に進んだ変性断裂か
- 断裂が大きくなる方向に進んでいないか
- 60歳以上
- 完全断裂(全層断裂)
このあたりをまとめて見ていく必要があります。特にまだ肩をしっかり使っていきたい方、利き手側で困っている方、外旋筋力や挙上が目に見えて落ちている方では、「今はなんとか我慢できる」だけで判断しないほうがいいんですね。将来、修復できるタイミングを逃すことがあるからです。[17-21]
出展
17/Carbone S, et al. Int Orthop. 2010;34:385-388
18/Gutman MJ, et al. J Shoulder Elbow Surg. 2021;30:2475-2483
19/Siow MY, et al. Orthop J Sports Med. 2021;9:23259671211009846
20/Lenza M, et al. Cochrane Database Syst Rev. 2013;CD009020
21/Kukkonen J, et al. J Shoulder Elbow Surg. 2021;30:2455-2464
放置の先で起こりうることを、もう少し具体的に
小さな断裂が広がる。これは比較的イメージしやすいと思います。問題は、その先です。
断裂が大きくなると、残っている腱板に負担が集中します。肩を上げるたびに、守りが薄くなった関節の中で不安定な動きが起こります。するとさらに擦れやすくなる。炎症が起きる。痛みが出る。夜も痛い。眠れない。これだけでも生活の質はかなり落ちます。[17-19]
さらに、筋肉は使えない期間が長くなると痩せてきますし、腱は引っ込んできます。こうなると、あとから「やっぱり縫いましょう」となっても、物理的に元の位置まで戻しにくくなることがあります。これが“手術のタイミングを逃す”という話の中身です。[17,18]
そして最終的には、肩の関節そのものが傷んでくることがあります。腱板断裂があるだけで即人工関節ではありません。でも、腱板の安定化機能が長く失われると、軟骨の摩耗や関節の変形が進み、修復術ではなく人工関節の話が必要になることがある。ここまで行くと、最初に考えていた「腱板の治療」とはもう別のステージです。[18,19]
出展
17/Carbone S, et al. Int Orthop. 2010;34:385-388
18/Gutman MJ, et al. J Shoulder Elbow Surg. 2021;30:2475-2483
19/Siow MY, et al. Orthop J Sports Med. 2021;9:23259671211009846
保存療法には何が期待できるのか
腱板断裂・腱板損傷のすべてが手術ではない以上、保存療法の立ち位置も大事です。痛みを落ち着かせること、肩の動きを整えること、残っている腱板や周囲の筋肉をうまく使えるようにすること。これによって、症状がかなり楽になる方はいます。[20,21]
とくに、断裂があっても痛みが主で、明らかな筋力破綻が強くないケースでは、保存療法を先に丁寧にやる意味があります。逆に、保存療法を何となく少しやっただけで「効かなかった」と結論づけるのも、ちょっと早いことがあります。ここも、肩をよく診ている先生や療法士さんと組んで進めるとだいぶ違います。[20,21]
ただし、保存療法で様子を見るにしても、“何を見ながら待つか”は決めておきたいところです。痛みの変化、夜間痛、筋力、できる動作、数か月単位での推移。これを見ずにただ放置するのと、保存療法として戦略的に経過を見るのは、似ているようで全く違います。
出展
20/Lenza M, et al. Cochrane Database Syst Rev. 2013;CD009020
21/Kukkonen J, et al. J Shoulder Elbow Surg. 2021;30:2455-2464
手術が必要になる場合
僕は、手術はしないで済むならそれに越したことはないと思っています。だから手術の話ばかりしたいわけじゃありません。ただ、手術のタイミングを逃してほしくないとも思っています。ここは両方大事です。
腱板断裂の手術は、「切れたところをただ縫う」手術ではありません
腱板断裂は、骨からはがれるように起こることが多い

腱板断裂の修復をイメージすると、布が裂けたところを端と端で縫い合わせるようなものを想像しやすいんですが、実際は少し違います。腱板断裂は、腱が骨からはがれるように起きることが多いんです。だから修復も、ただ端どうしを結ぶというより、「もともと付いていた骨の場所に、腱をもう一度押し当てて固定する」という考え方になります。[13,23-28]
ここが腱板修復の本質です。
関節鏡で小さな傷から、骨にアンカーを入れて固定する
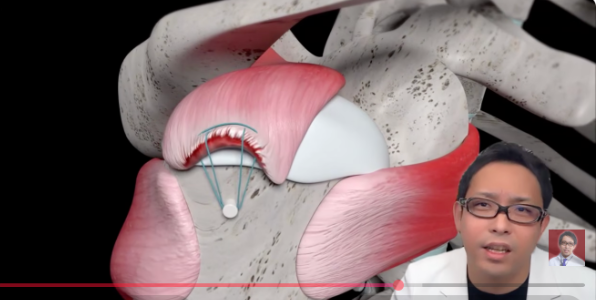
今の腱板修復は、関節鏡で行われることが多いです。小さな傷からカメラを入れて、中を見ながら処置します。大きく切り開かなくても細かいところまで見えますし、複数の方向から確認しながら作業できる。現代の肩関節手術では、腱板断裂に対する第一選択としてかなり自然な方法です。[22-28]
具体的には、骨にアンカーというネジのような固定具を入れます。そこから糸が出ていて、その糸で腱を引き寄せて、骨のもともとの付着部に押し当てる。ときには付着部を少し整えて出血させ、くっつく環境を作ってから固定します。つまり「骨と腱がもう一度くっつくまで待てる形を作る」のが手術なんですね。[23-28]
なので、手術直後に完成ではありません。そこから腱が骨に生物学的に治っていく時間が必要です。術後に固定期間やリハビリ期間が必要なのは、そのためです。
出展
13/Mochizuki T, et al. J Bone Joint Surg Am. 2008;90:962-969
22/Chen FR, et al. HSS J. 2022;18:519-526
23/Liu XN, et al. Arthroscopy. 2017;33:918-926
24/Kim DH, et al. Am J Sports Med. 2006;34:407-414
25/Park MC, et al. J Shoulder Elbow Surg. 2007;16:461-468
26/Park MC, et al. J Shoulder Elbow Surg. 2007;16:469-476
27/Burks RT, et al. Am J Sports Med. 2009;37:674-682
28/Gartsman GM, et al. J Shoulder Elbow Surg. 2013;22:1480-1487
縫い方はいくつかある。大事なのは名前より、断裂の形に合っているか

腱板修復には、シングルロー、ダブルロー、ブリッジングといった方法があります。ざっくり言うと、どこに何列でアンカーを置くか、どのように面で押さえるか、という違いです。一般にブリッジングは比較的新しい考え方で、面でしっかり押さえ込める利点があります。ただ、小さめの断裂ならシングルローでも十分なことがあります。[23-28]
なので、「この方法が絶対に最強」というより、その人の断裂の大きさ、形、引き込み、腱の質に合わせて選べることが大事です。腱板断裂って、本当に人それぞれ切れ方が違うんです。同じ中断裂、大断裂という言葉でまとめても、中身はかなり違います。だから術者には、複数の選択肢を持っていることが求められます。[23-28]
出展
23/Liu XN, et al. Arthroscopy. 2017;33:918-926
24/Kim DH, et al. Am J Sports Med. 2006;34:407-414
25/Park MC, et al. J Shoulder Elbow Surg. 2007;16:461-468
26/Park MC, et al. J Shoulder Elbow Surg. 2007;16:469-476
27/Burks RT, et al. Am J Sports Med. 2009;37:674-682
28/Gartsman GM, et al. J Shoulder Elbow Surg. 2013;22:1480-1487
手術の流れを知っておくと、怖さはかなり減ります
手術という言葉だけで不安になるのは当然です。ですので、何をされるのかをある程度知っておくとだいぶ違います。

まず、多くは入院で行われます。施設によっては日帰りもありますが、少なくとも肩の手術は術後の痛みのコントロールも大事ですし、個人的には落ち着いて経過を見られるほうが安心だと思っています。麻酔は全身麻酔が一般的で、さらに神経ブロックを併用して術後の痛みを和らげることもよくあります。[22]

手術体位はビーチチェア、つまり少し座ったような姿勢で行われることが多いです。患者さんは眠っているので分かりませんが、術者側は出血、血圧、脳血流に気を配りながら進めています。肩の関節鏡手術は「傷が小さいから簡単」という話ではなくて、小さい傷で精密なことをやっている手術なんですね。[22]
出展
22/Chen FR, et al. HSS J. 2022;18:519-526
腱板修復は、手術そのものより「くっつくまでの時間」も大事です
アンカーで固定して終わり、ではありません。そこで初めて、骨と腱がくっつくためのスタートラインに立つわけです。ですから、術後には一定期間の固定や、段階を踏んだリハビリが必要になります。ここを飛ばして早く動かしすぎると、せっかく押し当てた腱がまた負けてしまう可能性があります。[23-28]
逆に、怖がって全く動かさなければいいわけでもありません。肩は硬くなりやすい関節ですから、守る時期と動かす時期のバランスが重要です。腱板の手術が“術後も含めた治療”と言われるのはこのためです。
出展
23/Liu XN, et al. Arthroscopy. 2017;33:918-926
24/Kim DH, et al. Am J Sports Med. 2006;34:407-414
25/Park MC, et al. J Shoulder Elbow Surg. 2007;16:461-468
26/Park MC, et al. J Shoulder Elbow Surg. 2007;16:469-476
27/Burks RT, et al. Am J Sports Med. 2009;37:674-682
28/Gartsman GM, et al. J Shoulder Elbow Surg. 2013;22:1480-1487

歌島先生の初診予約はこちらから
手術を受ける前に知っておきたいこと
腱板断裂の手術は、多くの施設で全身麻酔で行われます。神経ブロックを併用して、術中や術直後の痛みを抑えることもよくあります。体位はビーチチェアといって、少し起き上がったような姿勢で行うことが多いです。患者さんご本人は眠っているので体感はありませんが、術者側は血圧や脳血流のことを考えながら安全管理をしています。[22]

それともうひとつ。手術時間は、ただ長ければ丁寧、短ければ雑、というものではありません。もちろん雑な早さは論外です。ただ、同じ質の手術ならスムーズに終わるほうが体への負担は小さい。実際、手術時間が長くなるほど合併症リスクが上がることを示す報告があります。[29]
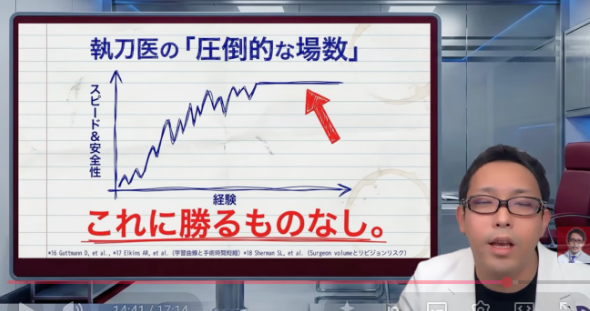
さらに肩関節鏡手術には学習曲線があります。経験を積むほど改善していく分野です。だから、術者の経験や症例数は、遠慮せず聞いていいと思います。[30,31]
聞いてみてほしいのは、たとえばこのあたりです。
- 私の断裂は、どのくらいの大きさで、どんな形ですか
- どんな方法で修復する予定ですか
- 保存療法を続ける選択肢はありますか
- 先生はこの手術をどのくらい経験されていますか
これ、決して失礼な質問ではありません。自分の肩のことですから、納得して手術を受けるために必要な確認です。
出展
22/Chen FR, et al. HSS J. 2022;18:519-526
29/Agarwalla A, et al. Orthop J Sports Med. 2019;7:2325967119860752
30/Guttmann D, et al. Arthroscopy. 2005;21:394-400
31/Sherman SL, et al. Clin Orthop Relat Res. 2008;466:608-613
どんな先生に相談するかで、説明の質はかなり変わります
腱板断裂の診療は、ひとつの検査やひとつの言葉で完結しません。だからこそ、説明が具体的かどうかは大切です。
「少し切れてますね」「様子見ましょう」「手術ですね」だけで終わるのではなくて、どの腱板が、どのくらい、どういう形で傷んでいるのか。筋力はどうなのか。なぜ今は手術なのか、なぜ今は保存なのか。ここまで説明してもらえると、患者さんの納得度はかなり違います。
肩の診療に慣れている先生ほど、この説明が具体的です。逆に言えば、説明が具体的かどうかも、相談先を見極める一つのヒントになります。これは論文の話というより、日常診療の実感として強くあります。
腱板断裂・腱板損傷で何科に行くか、受診を急いでほしい場面
行く先は整形外科です。その中でも、できれば肩に強い先生、肩を日常的にたくさん診ている先生が望ましいと思います。腱板断裂は、画像だけでも決められないし、症状だけでも決められない。その両方をつなげて判断する必要があるからです。[1-6,20,21,30,31]
とくに早めに相談してほしいのは、次のような場面です。
- 転倒後から急に腕が上がらない
- 外に開く力が急に入らない
- 30秒セルフチェックで2つ以上あてはまる
- 夜間痛が強くて眠れない
- レントゲンで「骨は大丈夫」と言われたのに、明らかに肩が使えない
- 片側だけ急に筋力が落ちた感じがある
逆に、セルフチェックが0個だから絶対大丈夫、というわけでもありません。肩の痛みで困っているなら、やはり一度は診てもらったほうがいい。そこは変わりません。
出展
1/Park HB, et al. J Bone Joint Surg Am. 2005;87:1446-1455
2/Hermans J, et al. JAMA. 2013;310:837-847
3/Zhao Q, et al. BMC Musculoskelet Disord. 2024;25:1028
4/Ottenheijm RPG, et al. BMC Fam Pract. 2014;15:115
5/Grusky AZ, et al. Am J Phys Med Rehabil. 2021;100:331-336
6/Suh CH, et al. Eur Radiol. 2019;29:566-577
20/Lenza M, et al. Cochrane Database Syst Rev. 2013;CD009020
21/Kukkonen J, et al. J Shoulder Elbow Surg. 2021;30:2455-2464
30/Guttmann D, et al. Arthroscopy. 2005;21:394-400
31/Sherman SL, et al. Clin Orthop Relat Res. 2008;466:608-613
受診のときにうまく伝えるコツ
診察を受けるときは、「いつから痛いか」だけでなく、「どの角度で痛いか」「夜に痛いか」「下ろせない感じがあるか」「転んだきっかけがあるか」「力が入らない方向はどこか」を伝えると、診断はかなり進みます。セルフチェックで引っかかった動きがあれば、それもそのまま伝えて大丈夫です。こういう情報は、画像の前にもう立派な診断材料なんですね。[1-3]
また、受診先で「骨は大丈夫」と言われたけれど腑に落ちない、というときは、その違和感をそのまま持っていていいです。レントゲンで骨に問題がなくても、腱板や筋力の問題は残ります。急に腕が使えなくなった、明らかに左右差がある、という事実のほうが大事なことはよくあります。そういうときに、エコーやMRIを相談する意味があります。[4-6]
出展
1/Park HB, et al. J Bone Joint Surg Am. 2005;87:1446-1455
2/Hermans J, et al. JAMA. 2013;310:837-847
3/Zhao Q, et al. BMC Musculoskelet Disord. 2024;25:1028
4/Ottenheijm RPG, et al. BMC Fam Pract. 2014;15:115
5/Grusky AZ, et al. Am J Phys Med Rehabil. 2021;100:331-336
6/Suh CH, et al. Eur Radiol. 2019;29:566-577
腱板断裂・腱板損傷で、いちばん伝えたいこと
ここまで読んでいただくと分かると思うんですが、腱板断裂・腱板損傷って、単純に「切れてるか、切れてないか」の二択ではありません。
よくある誤解は3つです。ひとつ目は「肩が痛いから五十肩だろう」。二つ目は「MRIで切れてるから即手術だろう」。三つ目は「切れてても痛くない人がいるなら放置でいいだろう」。実際は、この3つとも半分しか合っていません。
大事なのは、見逃さないこと。特に転倒後の急な筋力低下や、外旋の力が明らかに入らないケースは、早めに拾ってほしいところです。次に、画像だけで決めないこと。部分断裂は難しいですし、症状との対応づけが必要です。最後に、今だけで決めないこと。将来の使い方、断裂の広がりやすさ、修復可能性まで含めて考える。ここまでやって、初めてその人に合った答えになります。[1-6,16-21]
肩って、日常では当たり前に使っているので、壊れて初めて大事さに気づくことが多い関節です。顔を洗う、髪を結ぶ、服を着る、棚のものを取る。こういう人らしい動きにずっと付き合ってくれる関節なんですよね。だからこそ、腱板断裂・腱板損傷をただの画像所見としてではなく、これからの生活を支えるパートナーの不調として見てあげてほしいなと思います。
出展
1/Park HB, et al. J Bone Joint Surg Am. 2005;87:1446-1455
2/Hermans J, et al. JAMA. 2013;310:837-847
3/Zhao Q, et al. BMC Musculoskelet Disord. 2024;25:1028
4/Ottenheijm RPG, et al. BMC Fam Pract. 2014;15:115
5/Grusky AZ, et al. Am J Phys Med Rehabil. 2021;100:331-336
6/Suh CH, et al. Eur Radiol. 2019;29:566-577
16/Yamaguchi K, et al. J Bone Joint Surg Am. 2006;88:1699-1704
17/Carbone S, et al. Int Orthop. 2010;34:385-388
18/Gutman MJ, et al. J Shoulder Elbow Surg. 2021;30:2475-2483
19/Siow MY, et al. Orthop J Sports Med. 2021;9:23259671211009846
20/Lenza M, et al. Cochrane Database Syst Rev. 2013;CD009020
21/Kukkonen J, et al. J Shoulder Elbow Surg. 2021;30:2455-2464
腱板損傷・腱板断裂でお悩みのかた
痛みを自分で判断せず、まずは正確に診断したうえで、治療法を考えましょう。
東京脊椎・関節クリニック羽田では、歌島先生による方専門外来を行っています。ご予約はWEBから可能です。